Возможность с высокой точностью, неинвазивно и в режиме реального времени изучать структуру биоткани позволяет наблюдать за функциональными и морфологическими изменениями объектов в результате какого-либо воздействия. Это в свою очередь может быть использовано клиницистами для мониторинга различных видов лечения, а именно, для интраоперационного уточнения объема хирургического вмешательства и контроля его адекватности, коррекции доз лекарственных препаратов, оценки своевременности и полноценности процессов репарации, наблюдения в отдаленном периоде с целью раннего выявления рецидивов.
Прежде всего, клиническая значимость ОКТ мониторинга может быть продемонстрирована на примере органосохраняющих операций при ранних стадиях злокачественных опухолей, целью которых является не только удаление опухоли в пределах здоровой ткани, как того требует следование принципам онкологии, но и максимальное сбережение окружающих тканей для сохранения полноценной функции органа. Отсутствие объективных критериев границ опухолевого роста создает трудности в планировании линии эксцизии и контроле адекватности резекции. Традиционно оценка адекватности осуществляется путем морфологического исследования удаленной ткани, при этом критерием является отсутствие опухолевых клеток по краю резицированного участка. Если удается провести интраоперационный экспресс анализ, то возможно получение ответа в ходе данной манипуляции, при этом значительно увеличивается время проведения операции, следовательно, лекарственная нагрузка, связанная с наркозом, а так же возрастает риск гнойно-септических осложнений. Чаще всего морфологи затрудняются с ответом в ходе экспресс диагностики, так как для подобного анализа необходима специальная подготовка гистологического препарата. Таким образом, информация поступает отсрочено, и в случае нерадикальности потребует повторного хирургического вмешательства.
Наиболее остро проблема оценки адекватности резекции стоит при проведении органосохраняющих операций с применением электроножа или высокоэнергетического лазера. Преимущества электо- и лазерохирургии очевидны: хороший гемостаз и абластичность. Однако, карбонизация краев резецированного участка, возникающая при использовании этих методов, значительно затрудняет морфологическую оценку. Для профилактики рецидивов в таких ситуациях хирург предпочитает заведомо увеличить объем удаляемой ткани, что может неблагоприятно отразиться на функциональных результатах операции. Использование ОКТ позволяет с высокой точностью и без затраты дополнительного времени определить границы опухоли, спланировать уровень резекции с учетом минимальной травмы для здоровых тканей, провести контроль и по показаниям коррекцию операции.
Примером интраоперационного оптического мониторирования может служить использование ОКТ в ходе щадящих лазерных резекций голосовой складки при начальных стадиях карциномы гортани. Возможность интраоперационно в режиме реального времени четко детектировать границу опухоли гарантирует хирургу точное знание о распространенности злокачественного процесса и позволяет спланировать линию резекции так, чтобы обеспечить полноценное удаление патологического участка при максимально щадящей тактике относительно окружающих здоровых тканей.
Быстродействие и неинвазивность ОКТ позволяет провести контрольное исследование сразу после удаления опухоли. Наличие по краю резекции структурного изображения, характерного для изучаемого органа, является критерием адекватности проведенной резекции.
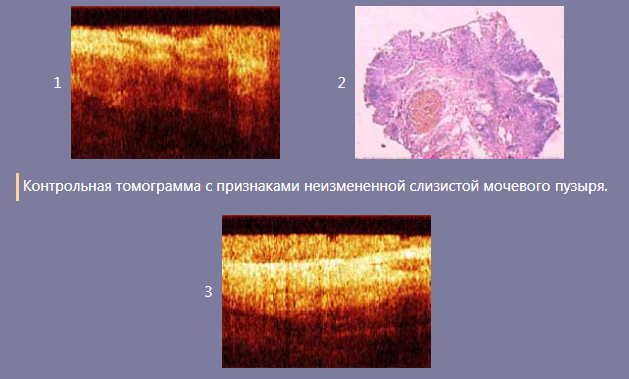
Для примера представлены томограммы мочевого пузыря, полученные в ходе трансуретральной резекции переходноклеточной карциномы мочевого пузыря T1N0M0. При цистоскопии определялась экзофитная опухоль диаметром 2 см, имеющая основание 1см. После визуальной оценки состояния слизистой мочевого пузыря в зоне основания опухоли проведена ОКТ, определены оптические границы опухоли и выполнена мукозэктомия. При контрольной ОКТ обнаружено наличие оптических признаков неоплазии в одном из участков по линии эксцизии (томограмма 1), что явилось показанием к дополнительной резекции в данном участке. Гистологическое исследование дополнительно резицированного участка слизистой подтвердило наличие в препарате тяжелой дисплазии (изображение 2). Данные ОКТ, проведенной после дополнительной резекции, демонстрируют признаки неизмененной слизистой по всей линии эксцизии (изображение 3), что свидетельствует об удалении опухоли в пределах здоровой ткани и является критерием адекватности.
Интраоперационное применение ОКТ имеет смысл не только при начальных стадиях рака мочевого пузыря, но и при инвазивных карциномах, когда существует альтернатива объема хирургического вмешательства. Показательным в этом плане является пример использования ОКТ для интраоперационной оценки состояния слизистой оболочки в области шейки мочевого пузыря для решения вопроса об экстирпации или ампутации с сохранением сфинктера. В случае экстирпации мочевого пузыря мочеточники выводятся на переднюю брюшную стенку, что значительно снижает качество жизни пациента и его социальную адаптацию. Альтернативной операцией является ампутация с последующей пластикой мочевого пузыря участком толстого кишечника и реимплантацией мочеточников. Выполнение ампутации возможно лишь в ситуации, когда шейка мочевого пузыря не вовлечена в опухолевый процесс.

Использование ОКТ позволило принять решение в пользу ампутации, когда на серии томограмм, снятых с предполагаемой линии резекции, получены признаки нормальной слизистой мочевого пузыря (томограмма неизменного эпителия). Напротив, визуализация бесструктурной ткани с оптическими признаками неоплазии явилась поводом к радикальной операции (томограмма карциномы мочевого пузыря). Доказательством адекватно выбранной тактики в первом случае явилось гладкое послеоперационное течение болезни с длительностью безрецидивного периода на момент наблюдения 15 месяцев. Во втором случае наличие опухолевого процесса в шейке мочевого пузыря было подтверждено гистологическим исследованием операционного материала.
Еще одной наглядной демонстрацией возможностей ОКТ для планирования объема хирургического вмешательства является использование метода при раке прямой кишки. Распространенность опухоли в подслизистом слое трудно детектировать при ректороманоскопии. В то же время информация об уровне поражения кишки принципиальна для выбора метода хирургического вмешательства. При данной локализации имеется альтернатива экстирпации прямой кишки с выведением противоестественного заднего прохода и высокой резекции с сохранением сфинктера прямой кишки и последующим низведением сигмовидной кишки.
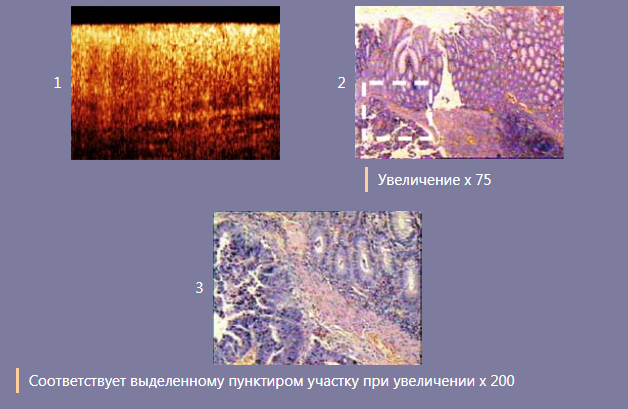
Для примера представлены томограммы и гистологические данные места перехода карциномы прямой кишки к доброкачественной слизистой, полученные ex vivo на резицированном органе. Условия ex vivo позволили максимально прицельно провести параллельный гистологический анализ области, изображенной на томограмме. Согласно гистологическим данным (изображение 2), карцинома от фокуса опухоли распространяется по подслизистому слою, при этом эпителий над опухолью остается интактным, что затрудняет визуальную оценку уровня поражения стенки кишки. При этом ОКТ данные демонстрируют возможность детектировать этот уровень: на томограмме (изображение 1) четко визуализируется переход от бесструктурного изображения к типичному образу неизмененной стенки прямой кишки. Подобная информация может помочь хирургу в выборе объема хирургического вмешательства.
Приведенные примеры демонстрируют перспективность предоперационного и интраоперационного использования ОКТ в онкологической практике в качестве дополнительного метода при решении вопроса о хирургической тактике, а так же способа контроля адекватности выбранного объема операции.